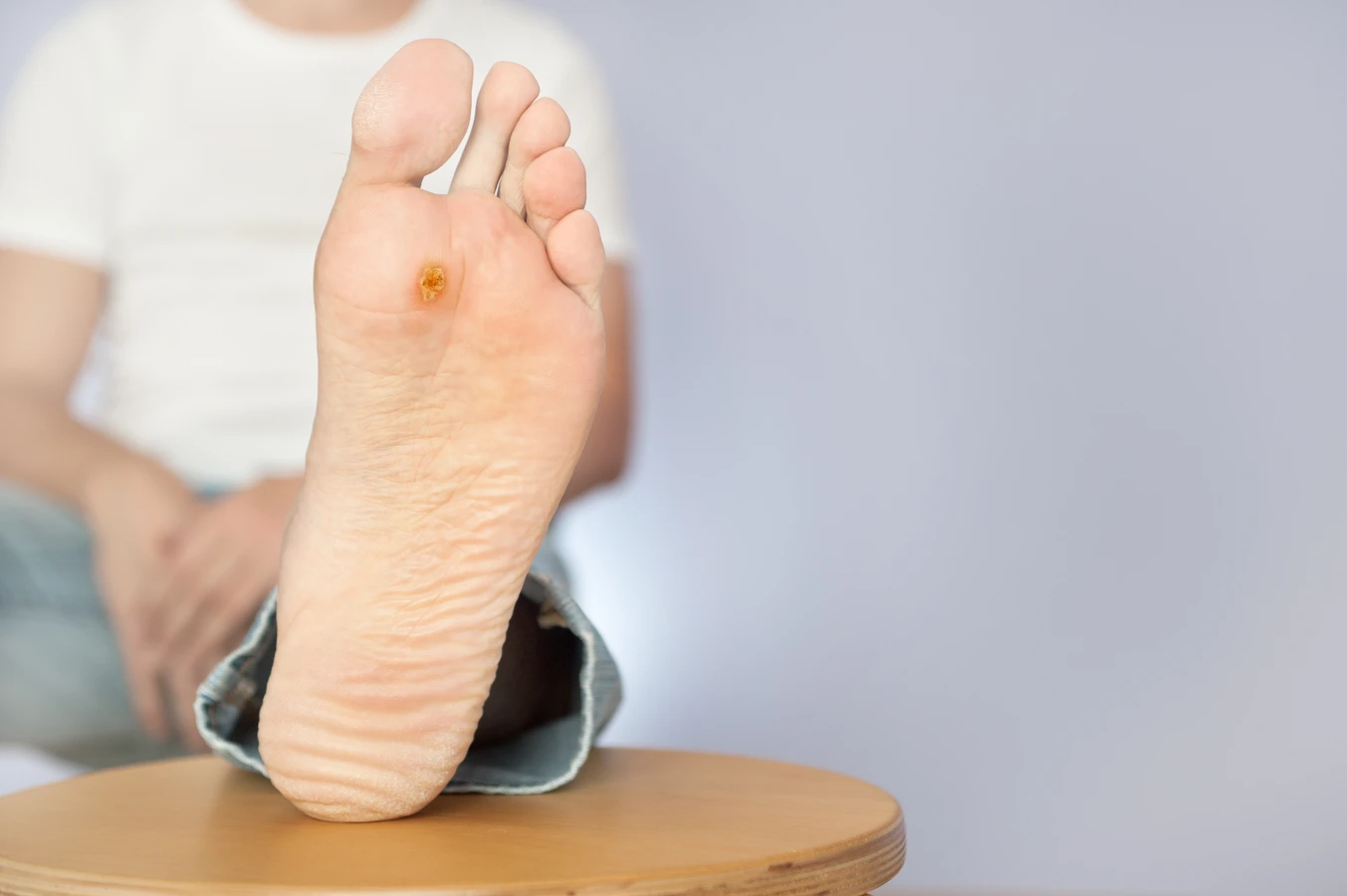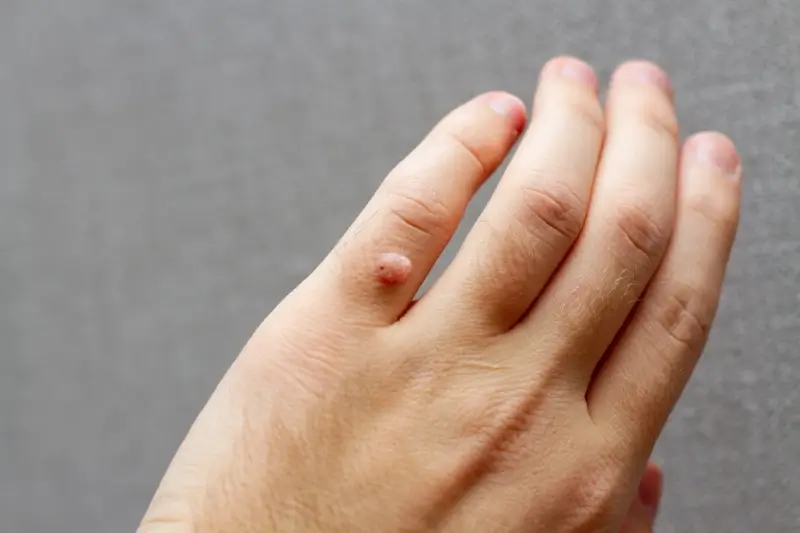
Co powoduje kurzajki?
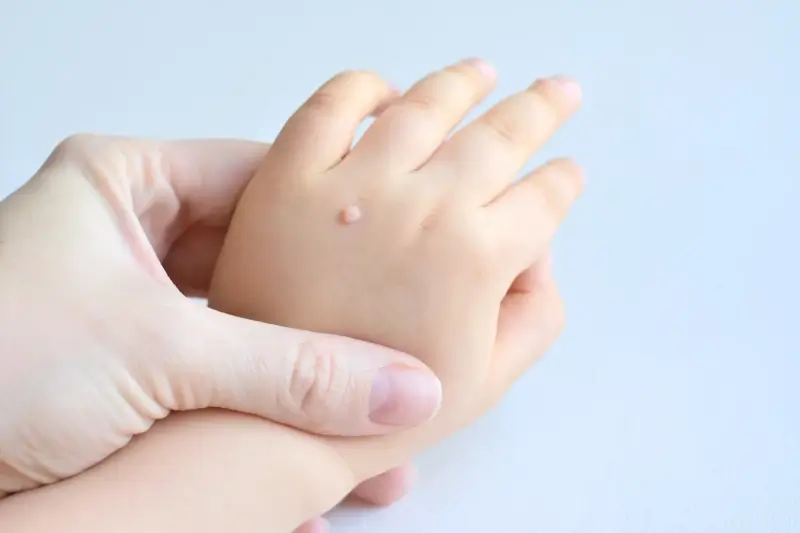
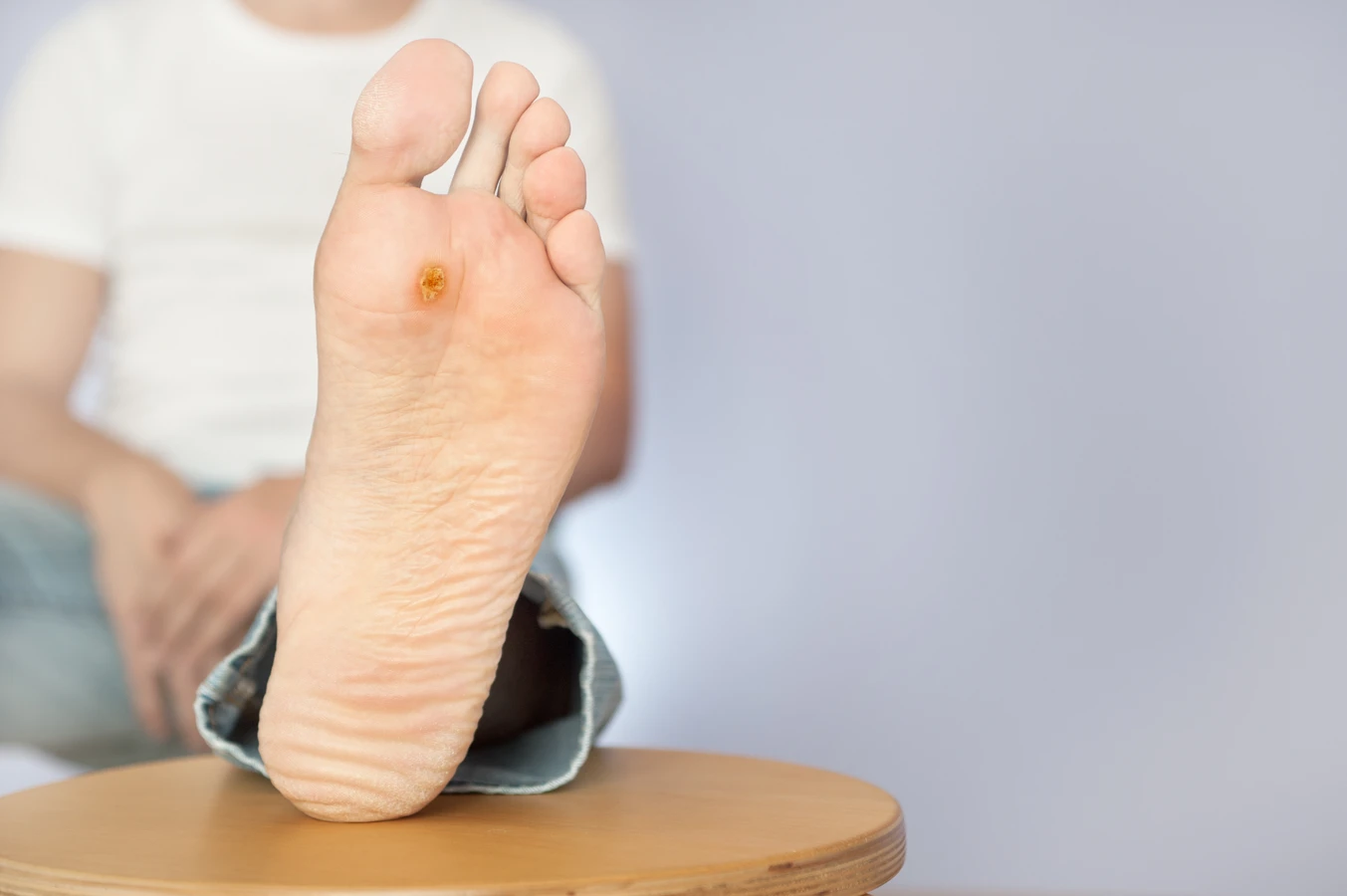
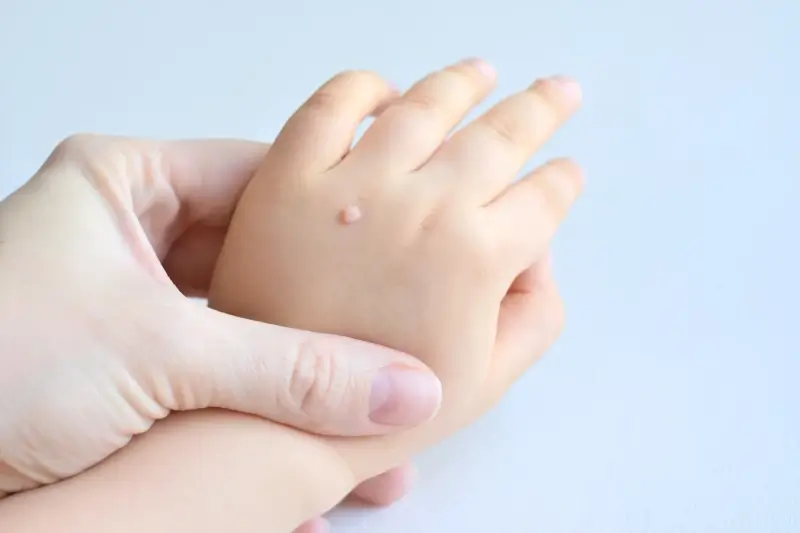
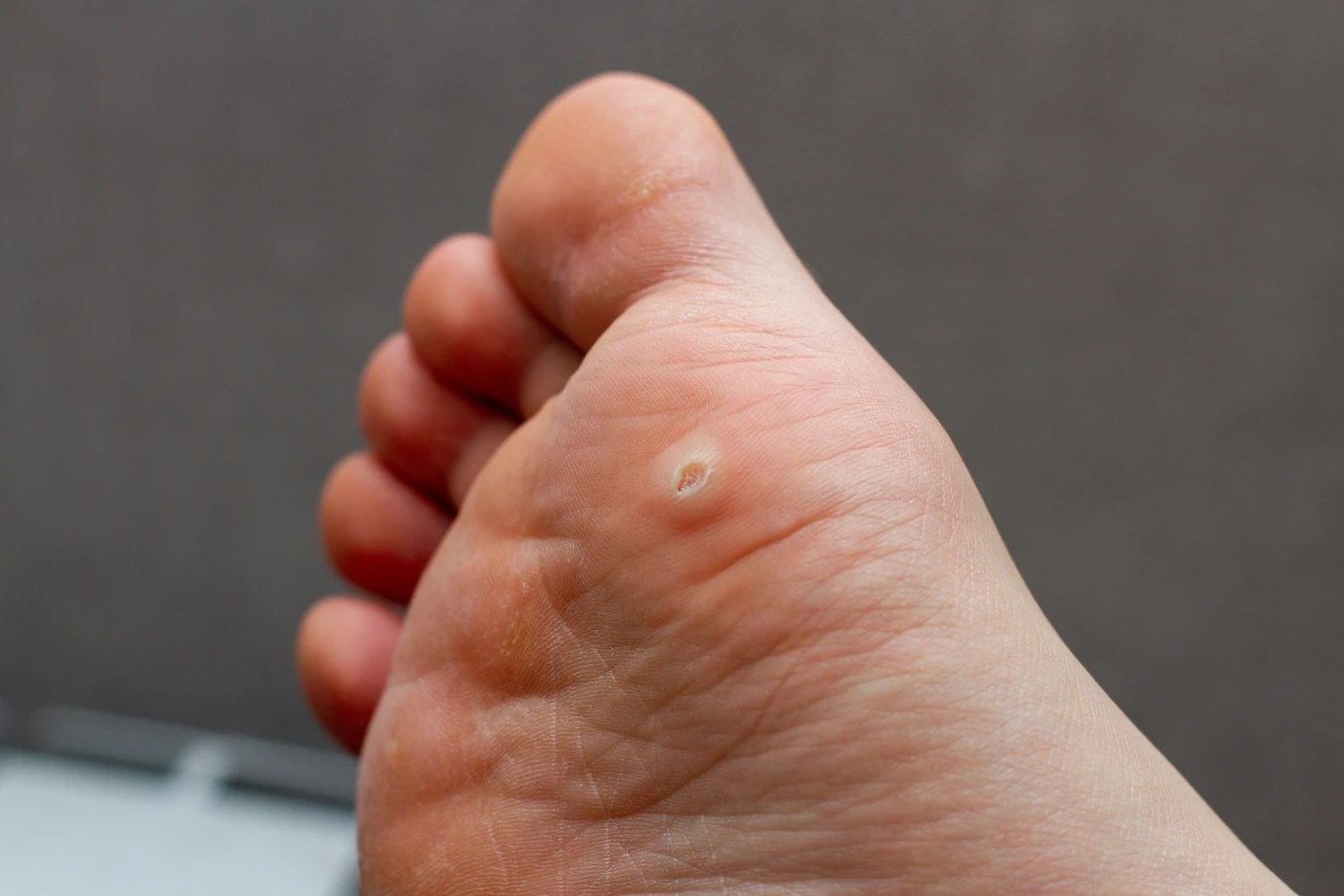
Kurzajki, znane również jako brodawki wirusowe, to zmiany skórne wywołane przez wirus brodawczaka ludzkiego (HPV). Te małe, szorstkie guzki mogą pojawiać się na różnych częściach ciała, najczęściej na dłoniach, stopach oraz w okolicach paznokci. Kurzajki mogą mieć różne kształty i rozmiary, a ich kolor często zbliżony jest do koloru skóry lub nieco ciemniejszy. W przypadku kurzajek na stopach, znanych jako odciski, mogą one powodować ból podczas chodzenia. Zmiany te są zaraźliwe i mogą przenosić się poprzez kontakt ze skórą osoby zakażonej lub poprzez dotykanie powierzchni, na których wirus jest obecny. Warto zauważyć, że niektóre osoby są bardziej podatne na rozwój kurzajek, zwłaszcza dzieci oraz osoby z osłabionym układem odpornościowym. Objawy kurzajek obejmują nie tylko widoczne zmiany skórne, ale także uczucie swędzenia czy pieczenia w okolicy zmiany.
Jakie są przyczyny powstawania kurzajek?
Przyczyny powstawania kurzajek są związane głównie z zakażeniem wirusem HPV, który jest bardzo powszechny i może być obecny w różnych środowiskach. Wirus ten dostaje się do organizmu poprzez mikrouszkodzenia skóry, co czyni go szczególnie niebezpiecznym w miejscach publicznych, takich jak baseny czy sauny. Kontakt z powierzchniami, które były wcześniej dotykane przez osobę zakażoną, może prowadzić do zakażenia. Ponadto, osoby z osłabionym układem odpornościowym mają większe ryzyko rozwoju kurzajek, ponieważ ich organizm nie jest w stanie skutecznie zwalczać wirusa. Warto również zauważyć, że stres oraz niewłaściwa dieta mogą wpływać na obniżenie odporności organizmu, co sprzyja rozwojowi infekcji wirusowych. Często kurzajki pojawiają się u dzieci i młodzieży, ponieważ ich skóra jest bardziej podatna na uszkodzenia oraz mają one tendencję do zabawy w miejscach publicznych.
Jakie metody leczenia kurzajek są dostępne?
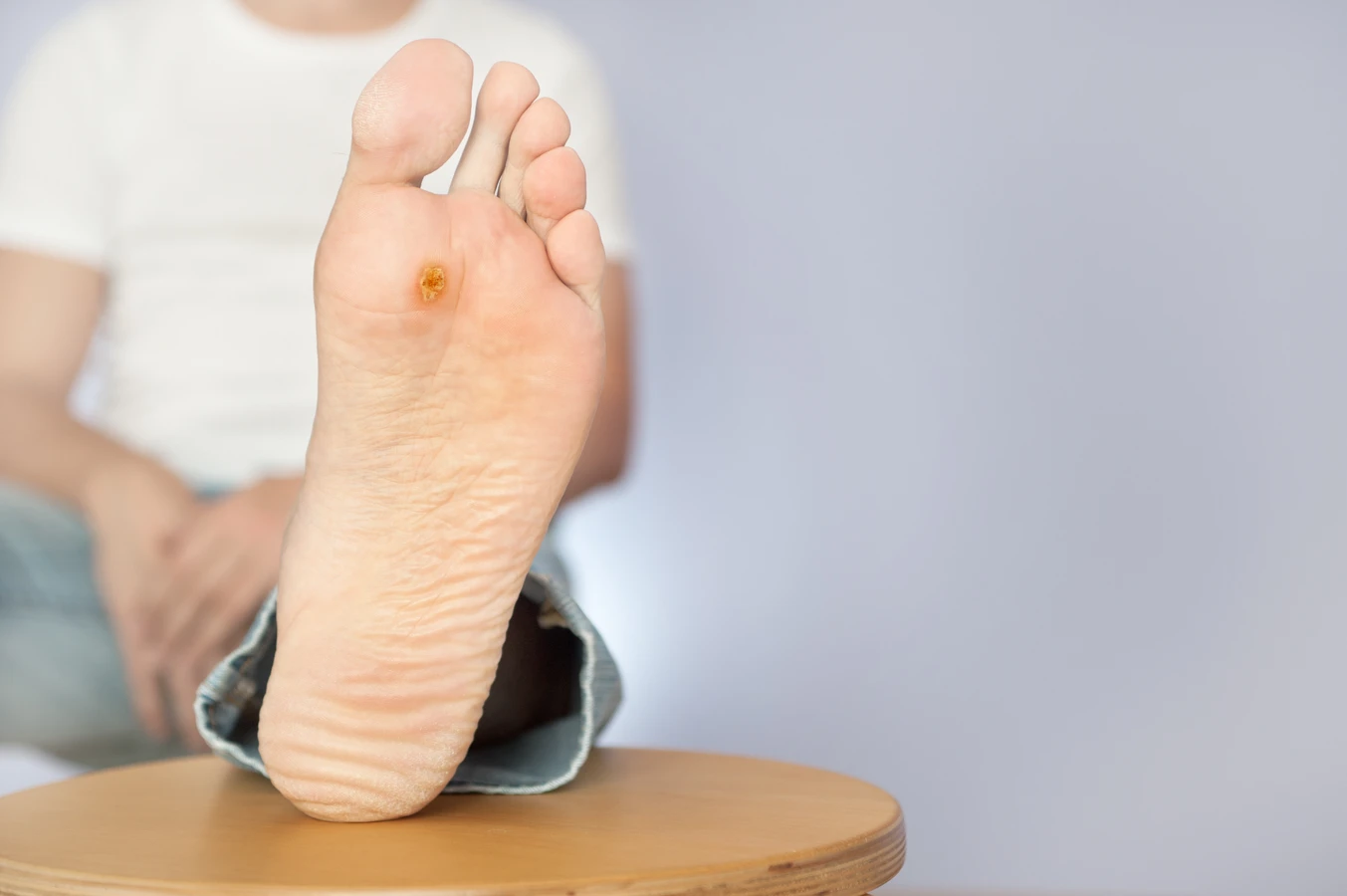
Leczenie kurzajek może przebiegać na wiele sposobów i zależy od lokalizacji oraz liczby zmian skórnych. Jedną z najpopularniejszych metod jest stosowanie preparatów miejscowych zawierających kwas salicylowy lub inne substancje chemiczne, które pomagają w usuwaniu martwych komórek skóry oraz przyspieszają proces gojenia. Inną opcją są zabiegi krioterapii, polegające na zamrażaniu kurzajek ciekłym azotem, co prowadzi do ich obumierania i naturalnego złuszczania się skóry. W przypadku bardziej opornych zmian można zastosować laseroterapię lub elektrokoagulację, które skutecznie eliminują kurzajki poprzez działanie wysokotemperaturowe. Ważne jest jednak, aby przed rozpoczęciem jakiejkolwiek terapii skonsultować się z dermatologiem, który oceni stan skóry i dobierze odpowiednią metodę leczenia.
Czy istnieją domowe sposoby na walkę z kurzajkami?
Wiele osób zastanawia się nad domowymi sposobami na walkę z kurzajkami przed podjęciem decyzji o wizytach u specjalisty. Istnieje kilka popularnych metod stosowanych w domowych warunkach, które mogą przynieść ulgę w walce z tymi nieprzyjemnymi zmianami skórnymi. Jednym z najczęściej polecanych sposobów jest stosowanie soku z cytryny lub octu jabłkowego, które mają właściwości antywirusowe i mogą pomóc w osłabieniu wirusa HPV. Innym popularnym remedium jest stosowanie czosnku ze względu na jego silne właściwości antybakteryjne i przeciwwirusowe – można go nakładać bezpośrednio na kurzajkę i zabezpieczyć bandażem na kilka godzin dziennie. Niektórzy zalecają także użycie olejku herbacianego jako naturalnego środka przeciwgrzybiczego i przeciwwirusowego. Ważne jest jednak pamiętać, że skuteczność tych metod może być różna i nie zawsze przynoszą oczekiwane rezultaty.
Jakie są najczęstsze mity dotyczące kurzajek?
Wokół kurzajek narosło wiele mitów, które mogą wprowadzać w błąd osoby zmagające się z tym problemem. Jednym z najpopularniejszych jest przekonanie, że kurzajki są wynikiem braku higieny osobistej. Choć wirus HPV może przenosić się przez kontakt ze skórą, nie oznacza to, że osoby z kurzajkami są brudne lub zaniedbane. W rzeczywistości każdy może się zarazić, niezależnie od poziomu dbałości o higienę. Innym mitem jest to, że kurzajki można usunąć poprzez ich wycinanie lub drapanie. Tego typu działania mogą prowadzić do podrażnienia skóry oraz rozprzestrzenienia wirusa na inne części ciała. Kolejnym powszechnym błędnym przekonaniem jest to, że kurzajki są niebezpieczne i mogą prowadzić do nowotworów. W rzeczywistości większość zmian skórnych wywołanych przez HPV jest łagodna i nie stanowi zagrożenia dla zdrowia.
Jakie są czynniki ryzyka związane z pojawianiem się kurzajek?
Pojawianie się kurzajek może być związane z różnymi czynnikami ryzyka, które wpływają na podatność organizmu na zakażenie wirusem HPV. Jednym z głównych czynników jest wiek – dzieci i młodzież są bardziej narażeni na rozwój kurzajek ze względu na ich aktywność w miejscach publicznych oraz cieńszą skórę, która łatwiej ulega uszkodzeniom. Osoby dorosłe również mogą doświadczać tego problemu, zwłaszcza jeśli mają osłabiony układ odpornościowy spowodowany chorobami przewlekłymi lub stosowaniem leków immunosupresyjnych. Ponadto, osoby często korzystające z basenów, saun czy siłowni są bardziej narażone na zakażenie wirusem, ponieważ HPV może przetrwać na powierzchniach przez dłuższy czas. Częstość występowania kurzajek wzrasta także u osób, które mają tendencję do obgryzania paznokci lub uszkadzania skóry w inny sposób.
Jak zapobiegać powstawaniu kurzajek w codziennym życiu?
Zapobieganie powstawaniu kurzajek jest kluczowe dla utrzymania zdrowej skóry i unikania nieprzyjemnych zmian skórnych. Istnieje kilka prostych zasad, które warto wdrożyć w codziennym życiu. Przede wszystkim należy dbać o higienę osobistą – regularne mycie rąk oraz unikanie dotykania twarzy czy innych części ciała brudnymi rękami może znacznie zmniejszyć ryzyko zakażenia wirusem HPV. Ważne jest również noszenie klapek w miejscach publicznych, takich jak baseny czy sauny, aby uniknąć kontaktu z potencjalnie zakaźnymi powierzchniami. Osoby podatne na kurzajki powinny unikać obgryzania paznokci oraz uszkadzania skóry wokół paznokci, co może prowadzić do wniknięcia wirusa do organizmu. Dobrą praktyką jest także unikanie dzielenia się osobistymi przedmiotami takimi jak ręczniki czy przybory toaletowe z innymi osobami.
Jakie są różnice między kurzajkami a innymi zmianami skórnymi?
Kurzajki mogą być mylone z innymi rodzajami zmian skórnych, dlatego ważne jest umiejętne rozróżnianie ich cech charakterystycznych. Kurzajki są zazwyczaj szorstkie w dotyku i mają chropowatą powierzchnię, a ich kolor często przypomina kolor skóry lub jest nieco ciemniejszy. W przeciwieństwie do nich brodawki płaskie są gładkie i mają tendencję do występowania w grupach; są one mniejsze i bardziej płaskie niż klasyczne kurzajki. Innym rodzajem zmiany skórnej są kłykciny kończyste wywoływane przez inne typy wirusa HPV; te zmiany występują głównie w okolicach genitaliów i wymagają innego podejścia terapeutycznego niż tradycyjne kurzajki. Zmiany skórne takie jak znamiona czy pieprzyki również różnią się od kurzajek – mają one bardziej jednolitą strukturę i kolor oraz nie zmieniają się tak szybko jak brodawki wirusowe.
Czy można całkowicie pozbyć się kurzajek?
Jednym z najczęstszych pytań zadawanych przez osoby borykające się z problemem kurzajek jest to, czy można całkowicie pozbyć się tych zmian skórnych. Odpowiedź brzmi: tak, istnieją skuteczne metody leczenia, które pozwalają na usunięcie kurzajek. Jednakże ważne jest zrozumienie, że nawet po ich usunięciu istnieje możliwość nawrotu infekcji ze względu na obecność wirusa HPV w organizmie. Dlatego kluczowe znaczenie ma profilaktyka oraz dbanie o zdrowy styl życia po zakończeniu terapii. Leczenie może obejmować różnorodne metody – od preparatów miejscowych po zabiegi chirurgiczne czy laserowe usuwanie zmian. Wiele osób decyduje się na samodzielne leczenie domowymi sposobami; jednak skuteczność tych metod bywa różna i nie zawsze przynoszą oczekiwane rezultaty.
Jakie badania diagnostyczne mogą być potrzebne przy kurzajkach?
W przypadku pojawienia się zmian skórnych takich jak kurzajki warto udać się do dermatologa w celu przeprowadzenia odpowiednich badań diagnostycznych. Lekarz zazwyczaj zaczyna od dokładnego wywiadu medycznego oraz oceny wyglądu zmian skórnych podczas wizyty. W większości przypadków diagnoza opiera się na obserwacji klinicznej i charakterystyce zmian; jednak jeśli istnieją wątpliwości co do rodzaju zmiany lub jej pochodzenia, lekarz może zalecić dodatkowe badania diagnostyczne. Niekiedy konieczne może być wykonanie biopsji skóry – polega to na pobraniu próbki tkanki do analizy laboratoryjnej celem potwierdzenia obecności wirusa HPV lub wykluczenia innych schorzeń dermatologicznych. W przypadku podejrzenia kłykcin kończystych lekarz może także zalecić testy serologiczne w celu określenia typu wirusa HPV odpowiedzialnego za zmiany skórne.